Яка роль суперрозповсюджувачів у перебігу пандемії, чи подіють вакцини на нові штами, та з якими довготривалими наслідками для здоров’я стикаються люди, що одужали від COVID-19. Про це докладніше в науковому огляді Тижня.
Хто розповсюджує коронавірус
Коронавірус передається від людини до людини нерівномірно. Більшість людей не заражає нікого, тоді як так звані «суперрозповсюджувачі» відповідальні за більшість заражень. Широко відома історія «пацієнта 31» – жінки, яка, маючи явні симптоми COVID-19, відвідала збори місцевої релігійної спільноти, і "відповідальна" за 4363 випадки зараження у Південній Кореї (із тих, які вдалося відслідкувати). Група науковців із США та Китаю опублікувала 24 листопада у журналі Science статтю, в якій спробувала з’ясувати ступінь неоднорідності інфікування коронавірусом.
Читайте також: Жертви звички. Як спосіб життя українців впливає на їхнє здоров’я
За їхніми даними, 15% заражених відповідальні за 80% вторинних інфікувань, при цьому більшість людей не передає інфекцію нікому (принаймні на тому рівні відслідковування, який використовували науковці). Вчені провели епідеміологічне розслідування щодо 1178 інфікованих людей із китайської провінції Хунань, яких ідентифікували протягом 16 січня – 3 квітня. Ці люди мали 15 648 близьких контактів (знаходилися на відстані меншій за 1 метр протягом тривалого часу), за якими проводили спостереження протягом 2 тижнів. З 7 лютого усі контактні особи були змушені здавати ПЛР-тести.
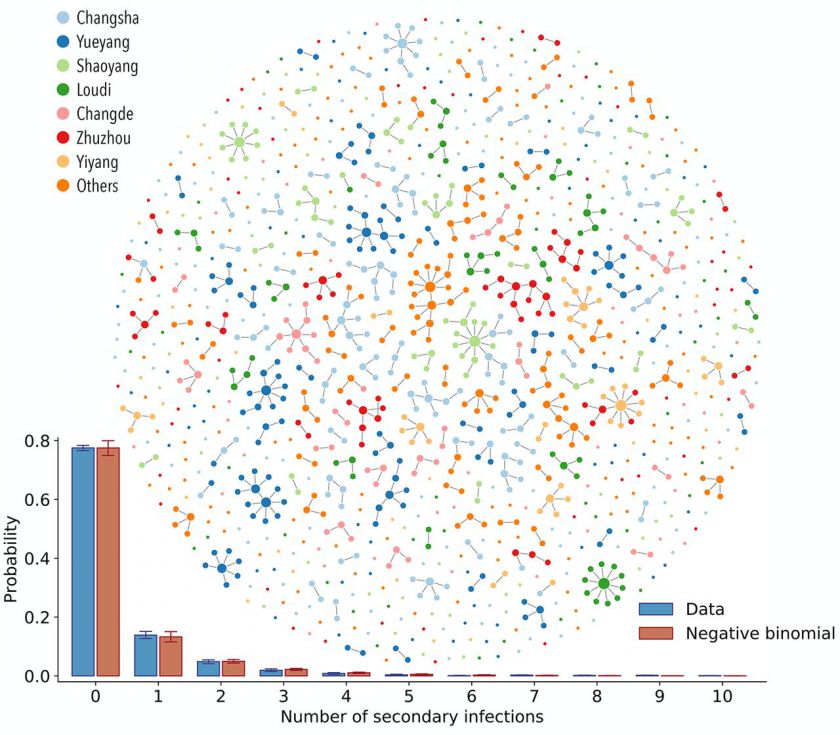
Частину інфікованих вчені розділили на кластери – групи із двох чи більше людей, для яких було доведено інфікування від одної особи. Аналізуючи ці кластери і будуючи ланцюжки заражень, вони встановили, що близько 80% людей не заразили нікого, приблизно 16% – одну людину, а всі інші – двох чи більше. Ризик передати коронавірус співмешканцям становив 7,2%, членам родини, з якими люди бачилися попри локдаун, та які не жили разом з інфікованими – 1,7%, колегам по роботі або ж друзям – 0,9%, а людям, з якими інфіковані користувалися разом транспортом (приміром, сиділи поряд) або ж працівникам сфери обслуговування – 0,4%. Після запровадження локдауну ризик заразитися в одному помешканні збільшився (адже люди весь час проводили разом), а інфікувати людей з інших груп контактів – зменшився. 63% усіх заражень відбувалися безпосередньо перед появою симптомів, а 87% – в інтервалі за 5 днів до і 5 днів після цього.
Вакцини проти штаму G614
Тиждень уже писав, що наразі найрозповсюдженішим штамом коронавірусу є G614, який прийшов на заміну штаму D614, що домінував на початку пандемії. Ключова відмінність між ними – вища здатність G614 до реплікації у верхніх дихальних шляхах людини, і звідси, вірогідно, вища заразність. Більшість вакцин із тих, що розробляються (а також вийшли на фінішну пряму і вже реєструються, як вакцини від компаній Pfizer/BioNTech та Moderna), націлені саме на шип штаму D614. Автори статті у журналі Cell Host and Microbe протестували більшість із наявних розробок проти домінуючого штаму. Їхній висновок – антитіла, утворені організмом внаслідок дії вакцини, будуть краще нейтралізувати G614 ніж навіть D614.
Читайте також: Медичний бюджет–2021: розставити пріоритети
Вчені тестували вакцини з платформи mRNA-LNP, на якій, в тому числі, побудовані препарати від Pfizer/BioNTech та Moderna, на мишах, макаках-резусах, а також брали зразки крові від людей, що проходять клінічні дослідження у Німеччині. Як мішені вони використовували набір псевдовірусів із чотирма видами S-білку. Антитіла в сироватці крові, взяті від тварин та людей, в кілька разів краще знищували G614, ніж D614. За їхньою гіпотезою, мутація, що дозволила вірусу краще зв’язуватися із клітинними рецепторами, зробила його також більш вразливим до антитіл, утворених як після перенесеної хвороби, так і індукованих вакцинами.
Відновлення здоров’я перехворілих
Вчені із медичного центру Університету Неймегена (Нідерланди), протягом трьох місяців відслідковували здоров’я 124 пацієнтів, що одужали від COVID-19. Своє дослідження вони опублікували в журналі Clinical Infectious Diseases. Середній вік пацієнтів був 59 років (від 45 до 73 років), з них 27 мали легкий перебіг хвороби, 51 та 26 – середній та тяжкий, а 20 до виписки із лікарні перебували в критичному стані. Люди з легким перебігом не потребували госпіталізації, медіана знаходження інших у лікарні залежала від тяжкості хвороби – 5, 10 та 20 для середніх, тяжких та критичних симптомів. У частини пацієнтів були супутні кардіоваскулярні захворювання, діабет, ниркова недостатність, астма.
Читайте також: Бунт вихідного дня
У 90% виписаних з лікарні були аномалії легеневої паренхіми, що вилилося в зниження легеневої ємності. Протягом трьох місяців ця функція в них відновилася. П’ята частина пацієнтів після виписки мала труднощі із фізичними навантаженнями, у багатьох загалом було слабке здоров’я – вони відчували втому, мали біль в грудях. Через три місяці у 93% пацієнтів легені прийшли в норму, лише у декількох із групи з критичними симптомами спостерігалося залишкове «матове скло» на комп’ютерній томографії. Найтриваліші наслідки для здоров’я (задишка, зниження індексу маси тіла, головна біль, втома) частіше спостерігалися у людей, які перенесли COVID-19 середньої тяжкості. Можливо, у вірусу є якийсь механізм, що не проявляється у вигляді тяжких симптомів, проте потім дає довготривале зниження якості життя.

